Il Virus dell’Herpes Simplex (HSV) è responsabile di una affezione acuta, spesso febbrile, recidivante, che si manifesta clinicamente con quadri anche molto diversi tra loro, da forme lievi e localizzate a forme gravi disseminate. La localizzazione in area genitale sebbene tipica, non esclude altre localizzazioni in aree vicine: natiche, coscie, dorso. Il virus dell'Herpes simplex umano (HSV) appartiene alla famiglia delle Herpesviridae. Sulla base di differenze antigeniche si distinguono due tipi di HSV, 1 e 2. Benché l’Herpes genitalis sia causato più frequentemente da HSV 2, si ammette che nel 30% dei casi sia in causa l’HSV 1, più conosciuto come agente dell’herpes labiale. Sia per l’HSV 1 che per l’HSV 2 sono stati individuati ceppi distinti suscettibili di coinfettare lo stesso individuo e di evolvere in maniera autonoma. L’infezione avviene sia per contatto diretto cutaneo-mucoso con una lesione erpetica o, in corso di infezioni asintomatiche, per contatto con liquidi biologici (saliva, secrezioni cervicali o uretrali) contenenti il virus. Nell’uomo questo virus si moltiplica in molti tessuti, e anche nei linfociti e per la sua localizzazione intracellulare è in grado di sfuggire all’azione degli anticorpi specifici. La prima-infezione induce l'attivazione di meccanismi immunitari di difesa che contribuiscono a inibire la replicazione dell'HSV a livello delle lesioni primarie. La reazione immunitaria, tuttavia, non limita la caratteristica peculiare di questo virus e cioè la capacità di migrare per via assonale ai gangli nervosi sensitivi locoregionali e di penetrare nelle cellule nervose. A questa fase di “invasione” segue poi una fase di “latenza” in cui il DNA virale permane nell’organismo ospite, integrato o meno al genoma cellulare. I meccanismi biologici che stanno alla base di questo stato di “latenza” e che regolano l’espressione del genoma virale non sono noti, ma questa specie di equilibrio che si viene a stabilire tra il virus e le difese immunitarie dell’ospite è una condizione instabile che può spezzarsi. Il genoma virale torna allora a replicarsi e determinare le manifestazioni cliniche tipiche della recidiva erpetica.
Le cause di questa rottura dell'equilibrio "di latenza" non sono conosciute, ma sicuramente lo stato immunologico del paziente ha un ruolo fondamentale. La constatazione che gli stati di immunodepressione profonda (AIDS, morbo di Hodgkin) provocano frequentemente recidive gravi prolungate fa ipotizzare che normalmente deficit transitori dell’immunità cellulare correlati a stress, affaticamento fisico, febbre, traumi, raggi ultravioletti, etc., siano la causa della riattivazione virale e delle recidive. L’infezione da virus HSV è endemica, ma nonostante il notevole potere infettivo virale solo raramente causa malattia conclamata che può assumere un andamento grave in soggetti non immuni e con caduta delle difese immunitarie. Gli ultimi dati epidemiologici indicano che la malattia è in continuo aumento sia in Europa che negli USA con una sieropositività nella popolazione generale vicino al 25%.
L’età media delle pazienti con prima infezione e di circa 22-26 anni. In rapido aumento sono i casi, di herpes genitale da virus tipo 1 e i casi di coinfezione o reinfezione di entrambi i tipi virali. Sul finire degli anni '70, i risultati di alcune ricerche epidemiologiche avevano fatto ipotizzare un probabile ruolo dell'HSV 2 nella patogenesi del cancro cervicale (come per il virus papilloma umano – HPV).
Indagini sierologiche avevano infatti dimostrato che il rischio di sviluppare un carcinoma del collo uterino era più elevato nelle donne HSV 2-positive rispetto alla popolazione generale. Concordi con questi dati erano i risultati di talune ricerche genetiche che avevano individuato sequenze geniche virali, con frequenza elevata, nelle displasie di differente grado e nei carcinomi invasivi, ma solo raramente nei tessuti indenni, mentre da altre indagini in vitro evidenziavano il potere trasformante di alcune sequenze genomiche di HSV.
Attualmente si attribuisce all’HSV 2 un ruolo più di cofattore che di agente etiologico nella genesi neoplastica, a differenza di alcuni tipi dell’HPV che sarebbero direttamente responsabili della genesi delle displasie e dei carcinomi. In considerazione dell’elevata prevalenza dell’HSV nella popolazione femminile in età fertile, il rischio di infezione erpetica neonatale non deve essere sottovalutato.
Clinica
La sintomatologia e la severità dell’infezione erpetica può essere estremamente variabile da individuo a individuo; mentre alcune persone riferiscono episodi severi con bruciore, prurito e dolore nell’area genitale, altre presentano sintomi molto più lievi, sfumati o nessun sintomo. Studi epidemiologici hanno evidenziato che in America su 50 milioni di persone infettate dall’Herpes Genitalis, circa il 90% non sa di avere tale malattia, e di questo 90%, il 20% riferisce all’anamnesi sintomi ricollegabili all’infezione virale ma misconosciuti come tali. Dopo il contagio, il virus può rimanere giorni, settimane, mesi ed anche anni senza provocare alcun sintomo. A causa di ciò, è difficile stabilire l’epoca e il vettore dell’infezione. Sia l’herpes virus di tipo 2 che tipo 1 danno origine a forme infettive indistinguibili clinicamente. Si individuano 4 principali manifestazioni cliniche dell’Herpes genitale.
- Infezione genitale primaria - E’ caratteristica del soggetto senza storia di lesioni erpetiche e sieronegativo ad anticorpi anti HSV. Le manifestazioni cliniche insorgono solitamente alcuni giorni dopo il contagio, con carattere acuto e maggiore gravità nelle donne. Nel corso della prima infezione è presente viremia e il titolo anticorpale sale progressivamente. Generalmente il primo episodio di infezione erpetica è quello più intenso, più facile da diagnosticare per la presenza dei segni e sintomi che definiscono il quadro tipico dell’Herpes genitalis.
Senza trattamento, l’episodio di infezione si risolve in circa 3-4 settimane anche se in non pochi casi il quadro clinico scompare nel giro di 2-12 giorni. In base all’evoluzione cronologica della sintomatologia e delle lesioni, alcuni autori hanno proposto l’identificazione nell’infezione erpetica di 8 stadi o fasi. Non va pero dimenticato che per la variabilità dell’evoluzione clinica della malattia non sempre tutte le fasi sono riconoscibili dal medico né riferite dal paziente. Si tratta quindi più di una semplificazione didattica del decorso clinico che uno strumento di aiuto diagnostico.
Alcuni pazienti riferiscono al medico di “percepire” la comparsa dell’infezione erpetica, di avvertire cioè dei sintomi in qualche modo correlati cronologicamente alla successiva manifestazione clinica virale. Questo periodo che sembra precedere l’infezione erpetica viene chiamato fase prodromica. I sintomi riferiti in questo periodo possono manifestarsi pochi minuti o pochi giorni prima dell’episodio erpetico e si localizzano nell’area dove si manifesterà clinicamente l’infezione anche se non rari sono i casi di interessamento di parti del corpo diverse.
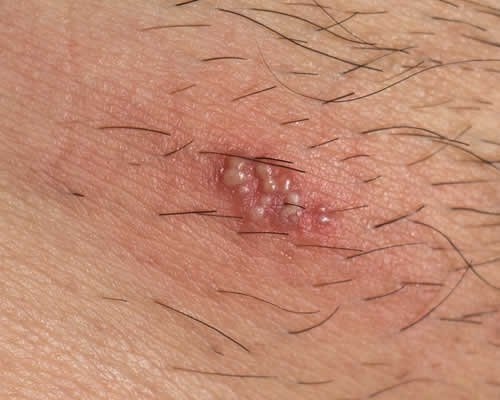
Il virus in fase attiva è presente sulla cute nel 20-25% dei casi durante tale periodo. Le successive fasi corrispondono all’evoluzione clinica delle lesioni che si manifestano all’esordio della malattia. Con la comparsa di lesioni cutaneo-mucose il virus in fase attiva si riscontra sempre sulla cute. Nella donna le zone maggiormente interessate sono le piccole e grandi labbra, la zona perianale ed il monte di venere. Può essere coinvolta anche l’uretra e l’area periclitoridea. Raro l’interessamento della vagina e della cervice. L’infezione si manifesta solitamente con eritema localizzato o generalizzato della vulva. Prurito e dolore al toccamento sono spesso presenti. Spesso si riscontrano aree localizzate di edema della mucosa che sembrano precedere la rapida comparsa di vescicole dal contenuto inizialmente chiaro.
Le vescicole variabili per numero, dimensioni (da una gigante a numerose e piccole), topografia, tendono ad allargarsi rapidamente ed a essere circondate da una reazione cutanea eritematosa. Nelle fasi successive si assiste alla rottura delle vescicole e alla formazione di pseudo-ulcere dai margini serpiginosi ed arrossati e nucleo centrale giallastro. Le ulcere possono andare incontro a sovrainfezione batterica. Durante queste fasi il sintomo prevalente è il dolore. Se le ulcere si localizzano in prossimità dell’orificio uretrale, il dolore può causare disuria, dispareunia e perfino ritenzione urinaria. Febbre, cefalea, mialgie, linfadenite inguinale satellite sono sintomi variabilmente presenti in queste fasi. Le ulcere vanno incontro, poi, a un processo di guarigione, con formazione di croste e cicatrizzazione con progressiva attenuazione della sintomatologia ma persistenza del virus nelle lesioni e quindi del rischio di contagio. Anche nell’uomo si possono avere i medesimi quadri clinici e le aree genitali maggiormente interessate sono il glande, il prepuzio, l’asta, la zona scrotale e perianale. - Infezione genitale non primaria - Si riferisce al primo episodio riconosciuto di herpes in soggetti positivi per anticorpi anti HSV. Le manifestazioni cliniche sono meno acute che nell’herpes primario ma più accentuate rispetto alle forme recidivanti. La diagnosi non può essere clinica ma solo su base sierologica.
- Infezione erpetica genitale post-primaria recidivante - Le recidive erpetiche rappresentano la caratteristica più peculiare della clinica della malattia erpetica. Sono la testimonianza della capacità del virus di rimanere in stato di latenza nei gangli spinali corrispondenti alla zona cutanea infettata. È noto che un ampio spettro di fattori possono condizionare la riattivazione del virus ma l’esatto meccanismo di come ciò avviene è sconosciuto.Il virus riattivato percorre la via nervosa in senso opposto determinando la ricomparsa nella stessa sede della infezione primaria di una lesione. Le infezione recidivanti sono generalmente forme cliniche di minore intensità e durata ma ad alto rischio di trasmissione virale. L’intervallo tra infezione primaria e ricorrente è estremamente variabile, dati clinici indicano che in media sia di 120 giorni.il numero delle recidive può essere da 1 al mese a 4 all’anno o una ogni 3 anni.
- Infezione asintomatica - La discrepanza tra dati epidemiologici sierologici e l’evidenza clinica ha portato all’identificazione di infezioni sub-cliniche, caratterizzate dalla dismissiome periodica di particelle virali in assenza di lesioni o sintomi significativi. Anche se la quantità di virus eliminata è minore rispetto ai casi con lesioni clinicamente apparenti, si ammette che tali portatori asintomatici possano avere un ruolo molto importante dal punto di vista epidemiologico. In effetti sono state riscontrate aree cutanee dei genitali, apparentemente sane, dalle quali si poteva isolare il virus. Tale fenomeno viene detto “asyntomatic shedding” ed è caratteristico della cervice uterina.
Diagnosi
Nella maggior parte dei casi, sia nell’ uomo che nella donna, la diagnosi di Herpes genitale è clinica, colposcopica e si basa sul riconoscimento delle tipiche lesioni, vescicole e ulcere, e sulla valutazione della sintomatologia ad esse correlata. Tuttavia, proprio l’esperienza clinica ci insegna che esiste la possibilità di quadri clinici “atipici” sia per localizzazione, come i glutei, sia per presentazione; da piccole ulcere che ricordano lesioni da grattamento o microtagli a grandi ulcere singole o da confluenza che possono rendere difficile il riconoscimento del quadro clinico e la diagnosi differenziale con altre malattie infettive o neoplastiche. Da non dimenticare la rapida evoluzione delle lesioni che spesso rende la diagnosi clinica intempestiva. Spesso per avere una maggiore accuratezza diagnostica è importante affidarsi ad esami di laboratorio.
Esame colturale
L’isolamento del virus, a partire da secrezioni (liquido della vescicola) o da tessuti e dopo inoculazione in colture cellulari di derivazione umana o animale, rappresenta il metodo diagnostico di riferimento per sensibilità e specificità. Con le metodiche in uso circa l’80% dei campioni positivi è individuato nel giro di 4 giorni, con una sensibilità che sale al 95% se l’osservazione degli effetti citopatici del virus nelle colture cellulari è protratta fino a 7 giorni. Per prelievi da casi asintomatici o per campioni con carica virale bassa è necessario un periodo di osservazione più lungo, 10-14 giorni. Il tempo di replicazione virale è di circa 12-18 ore e l’effetto citopatico in coltura è dose dipendente, per cui ben si comprende la necessità di un buon inoculo per ottenere risposte in tempi brevi. In genere, tutti i campioni con effetto citopatico sospetto vengono confermati da prove di Immunofluorescenza indiretta o di ibridazione molecolare.
Indagini sierologiche
La sierologia permette una accurata titolazione degli anticorpi circolanti anti-HSV2 e HSV1 sia IgM che IgG. Questa metodica risulta utile per distinguere soggetti sieronegativi da quelli sieropositivi e per documentare una recente sieroconversione. Il reale apporto delle indagini sierologiche alla diagnosi e i loro limiti sono ancora poco chiari. La ricerca delle IgM non ha mostrato alcuna utilità nella differenziazione dell’infezione primaria dagli episodi ricorrenti. Nel corso di recidive si evidenziano solitamente elevati livelli di anticorpi specifici ma in linea di massima non si osserva alcun movimento anticorpale significativo se non, a volte, una fugace elevazione di IgM specifiche.
Trattamento
Non esiste una cura definitiva per l’herpes, ma esistono dei validi trattamenti antivirali per contenere l’infezione ed il dolore (dando almeno un po’ di sollievo), per ridurre le possibilità di recidive, per diminuire le probabilità di contagio e per ridurre il tempo di guarigione. Per poterne trarre il massimo beneficio ed utilità, è importante cominciare la terapia appena si avvertono i primi sintomi: formicolio, sensazione di bruciore e prurito e ovviamente, la comparsa della vescica. Questa tipologia di farmaco antivirali però, presenta possibili effetti indesiderati come affaticamento, nausea e vomito, arrossamenti, cefalea, aumento di peso e tremore.
L’herpes genitale comunque, è una malattia di non facile gestione, anche a livello emotivo personale, per questioni riguardanti le relazioni sociali, intime e la fertilità di coppia. La terapia dunque, viene spesso selezionata in base a questi elementi, alla frequenza degli episodi e alla presenza contemporanea di altre malattie. Il farmaco il più utilizzato è certamente la molecola o il principio attivo a base di aciclovir, da prendere in compresse o da applicare in creme sulle vescicole. Altre molecole esistono come ganciclovir o ancora il valaciclovir. Tutti questi famraci sono in vendita sotto prescrizione medica, parlatene dunque al vostro medico che, lui solo, potrà prescrivervi il buon farmaco. In caso di herpes genitale leggero, per esempio entro le crescite, delle creme o spray antisettici possono permettere di prosciugare o di disinfettare le piccole lesioni.È necessario sapere che l’assunzione in dosi massicce di antivirali come l’aciclovir (800 mg al giorno) o il valaciclovir (1 gr al giorno) non impedisce la trasmissione del virus al proprio partner. Secondo uno studio di “The Lancet”, pubblicato all’inizio del 2012, l’assunzione di antivirali non riduce completamente la carica virale e la sua trasmissione ad una persona non contaminata.
Dott. Gian Luca Milan
Immagine copyright depositphotos\neng_redeye