Cistoscopia: cos'è e perchè si fa
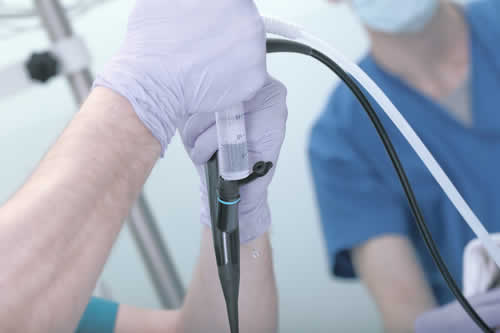
La cistoscopia, o uretrocistoscopia, è una procedura diagnostica, effettuata solitamente da un urologo, che permette la visualizzazione della parte interna delle base vie urinarie (uretra, prostata, collo della vescica e vescica). La cistoscopia è indicata per la diagnosi delle malattie delle base vie urinarie e della prostata.
Durante questa procedura un cistoscopio (un sottile strumento a forma di tubo con al suo interno un’ ottica collegata ad una telecamera ed a una fonte luminosa) è inserito nella vescica tramite l’ uretra (il condotto che trasporta l’urina).
E’ un esame importante sia per la patologia maschile che femminile. Nelle donne l’esame è più semplice e meno traumatico per la brevità del condotto uretrale che consente di arrivare in vescica più facilmente e senza superare altri organi come la prostata nell’uomo. L’utilizzo di uno strumento flessibile consente di eseguire l’esame anche nell’uomo senza particolari dolori o fastidi.
La cistoscopia può essere usata per valutare e diagnosticare le seguenti patologie: neoplasie vescicali, presenza di sangue nelle urine, dolore durante la minzione, infiammazioni/infezioni recidivanti, ritenzione urinaria, calcolosi vescicale, incontinenza urinaria
Inoltre l’urologo utilizza la cistoscopia per valutare anomalie del rivestimento dell’apparato urinario quali:
- Diverticoli (estroflessioni della mucosa)
- Uretere ectopico (dislocato)
- Fistola (comunicazione anomala tra la vescica e altri organi)
- Trabecolazioni (ipertrofia del tessuto muscolare)
- Tumori
- Ureterocele (dilatazione dell’estremità inferiore del uretere)
Quando eseguire la risonanza magnetica prostatica
La diagnosi di cancro prostatico attualmente è meno difficile grazie all’utilizzo di un nuovo esame radiologico: la Risonanza Magnetica Multiparametrica. Questa rappresenta la migliore metodica radiologica nel delineare l'anatomia della prostata e dei tessuti circostanti e nell'identificazione di lesioni neoplastiche prostatiche. L'esame RM della prostata viene definito multiparametrico quando vengono acquisiti multipli parametri: la Morfologia, la Perfusione ematica, la Densità cellulare e il Metabolismo. L'esame prevede l'utilizzo di apparecchiature RM di ultima generazione ad alto campo, una specifica dotazione hardware e software e, al fine di ottenere il miglior dettaglio possibile, l'acquisizione delle immagini mediante la combinazione di due antenne (bobine) esterne e di una bobina endorettale.
Leggi tutto: Quando eseguire la risonanza magnetica prostatica
Prostatite cronica: un dilemma per l'urologo
Dal punto di vista storico la terapia per la prostatite più utilizzata da parte dei medici per gran parte del ventesimo secolo era il massaggio prostatico. A partite dal 1930, con l’introduzione dei farmaci appartenenti alla classe dei sulfamidici, la terapia antibiotica divenne il gold standard terapeutico. Tuttavia, già negli anni cinquanta, si capì cone in realtà la terapia antibiotica, in molti casi di prostatite, avesse un’efficacia di poco superiore al placebo.
Nel 1969 Meares e Stamey descrissero per la prima volta il test delle quattro provette per capire l’organo urinario coinvolto dall’infezione batterica (vescica, prostata od uretra). Lo scopo era quello di selezione quella piccola percentuale di pazienti effettivamente affetti da prostatite batterica e come tali candidabili a terapia antibiotica. D’altra parte, ancora una volta era rimasta esclusa la gran parete di pazienti affetti da prostatite asintomatica, in assenza di infezione batterica chiaramente documentabile. Ancora oggi resta aperto il dibattito legato alla migliore terapia sintomatica e curativa per quanto riguarda il trattamento di questa patologia dalla presentazione e dal comportamento tra i più variegati.
La definizione di una nuova terminologia e di una nuova classificazione, la conoscenza della eziopatogenesi, l’esecuzione di protocolli clinici con outcome validati e la chiara evidenza di come la prostatite in senso lato possa manifestarsi diversamente nei pazienti che ne sono afflitti, possono rappresentare la chiave di interpretazione delle diverse terapie oggi disposizione.
Dal punto di vista epidemiologico la prostatite rappresenta la patologia di più frequente riscontro nei maschi di età inferiore ai 5 anni e la terza patologia in quella superiore ai 50 anni dopo l’ipertrofia prostatica e il tumore della prostata. Oltre il 5% degli uomini tra i 20 e i 50 anni ha o ha avuto in passato una storia di prostatite.
Varicocele e infertilità
Il varicocele è una patologia che interessa il sistema vascolare del testicolo ed è caratterizzata da una dilatazione ed un’incontinenza delle vene testicolari (o spermatiche). Quando queste vene sono dilatate si verifica un reflusso di sangue dall'alto verso il testicolo, che provoca un aumento della temperatura e quindi una condizione ambientale sfavorevole per una normale produzione di spermatozoi (spermatogenesi). Il problema riguarda circa il 20% della popolazione maschile. Può insorgere già in età preadolescenziale (nel 2-2.5% dei ragazzi tra i 7 e i 10 anni) ma l’epoca in cui normalmente si manifesta è quella della maturazione sessuale, tra gli 11 e i 16 anni. È interessato soprattutto il testicolo sinistro (95%) e raramente il testicolo destro (5%), ciò a causa delle differenti caratteristiche anatomiche tra le due vie vascolari. Il varicocele è piuttosto comune negli uomini con problemi di fertilità, dove è presente nel 30-40% dei casi.
La causa del varicocele non è tuttora conosciuta; si pensa sia determinato da una congenita debolezza delle pareti venose associata ad una incontinenza delle valvole e che la pressione del sangue, determinata dalla posizione eretta, a lungo andare determina la dilatazione delle vene. Il varicocele è dunque in grado di determinare alterazioni della spermatogenesi, indipendentemente dalla sua entità clinica, con vari meccanismi (alterazioni termiche del testicolo, stasi venosa con conseguente ipossia, effetto tossico di radicali liberi), che conducono nel tempo ad una diminuzione progressiva della fertilità, causando alterazioni del numero e soprattutto della motilità e morfologia degli spermatozoi. Non sempre però questo si verifica.